C’est une avancée qui pourrait redéfinir la prise en charge prénatale du spina bifida. Une équipe américaine rapporte, dans les colonnes de The Lancet, les résultats du tout premier essai clinique évaluant l’ajout d’une thérapie cellulaire à la chirurgie fœtale pour traiter la myéloméningocèle, la forme la plus sévère de cette malformation du tube neural.
La myéloméningocèle survient lorsque la colonne vertébrale du fœtus ne se referme pas correctement au début de la grossesse, laissant une portion de la moelle épinière exposée. Malgré les progrès de la chirurgie prénatale, les enfants atteints restent exposés à des handicaps moteurs importants, des troubles urinaires chroniques et des complications neurologiques parfois lourdes. L’enjeu n’est donc plus seulement de fermer la lésion, mais de protéger activement la moelle en développement.
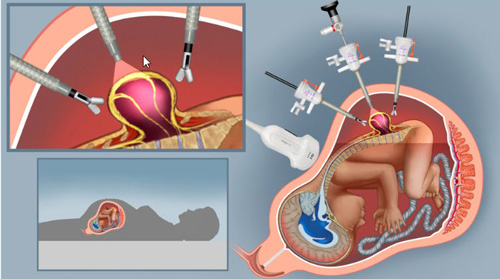
Baptisé CuRe Trial, cet essai de phase 1, mené à l’Université de Californie, Davis, marque une première chez l’être humain. Six femmes enceintes dont le fœtus présentait une myéloméningocèle ont bénéficié d’une chirurgie ouverte in utero. Au geste chirurgical standard de réparation de la lésion a été ajoutée l’application d’un patch biomatériel chargé de cellules souches mésenchymateuses dérivées du placenta. L’objectif : favoriser la protection et la réparation du tissu nerveux avant la naissance.
Cette première phase visait avant tout à évaluer la faisabilité et la sécurité de la procédure. Les naissances, intervenues entre 33 et 37 semaines de gestation, n’ont pas révélé de complication directement attribuable à la thérapie cellulaire. Les réparations chirurgicales sont restées intactes, sans fuite de liquide cérébro-spinal ni infection liée au traitement. Les examens d’imagerie réalisés après la naissance n’ont pas mis en évidence de formation tumorale ni de prolifération cellulaire anormale, un point crucial lorsqu’il s’agit d’utiliser des cellules souches.
Fait notable, les chercheurs rapportent également une amélioration anatomique attendue après chirurgie prénatale, notamment la correction de l’hernie cérébelleuse fréquemment associée à cette malformation. Même si l’effectif est très limité et que l’étude n’a pas été conçue pour démontrer un bénéfice fonctionnel, ces signaux ouvrent la voie à des essais plus larges visant à évaluer l’impact réel sur la motricité et le développement neurologique des enfants.
La prudence reste de mise : il s’agit d’un essai précoce, sans groupe comparateur, centré sur la sécurité. Mais sur le plan scientifique, l’introduction d’une composante régénérative dans la chirurgie fœtale constitue un tournant. Si les phases ultérieures confirment ces résultats et démontrent un bénéfice clinique durable, la réparation in utero de la myéloméningocèle pourrait entrer dans une nouvelle ère, où la fermeture anatomique laisserait place à une véritable stratégie de neuroprotection prénatale.
Ouiza Lataman